

Apenas dez vacinas compõem hoje o seleto clube de fórmulas aprovadas para uso emergencial contra a covid-19 pela Organização Mundial da Saúde (OMS), às quais se somam 20 imunizantes autorizados localmente em diversos países.
No entanto, o número de vacinas candidatas em desenvolvimento clínico é muito maior: 170 em 69 nações, além de 194 em desenvolvimento pré-clínico, segundo dados da OMS.
Dois anos se passaram desde que o impacto global da pandemia forçou a concepção de novas vacinas contra um vírus até então desconhecido, o Sars-CoV-2.
Os imunizantes reduziram significativamente o número de internações, uma conquista importante, mas insuficiente para se aproximar do objetivo de acabar com a pandemia de uma vez por todas.
Hoje, os laboratórios têm uma melhor compreensão do vírus e de suas mutações, como as variantes delta e ômicron, essa última com uma composição muito mais distante do original em Wuhan.
Então, estamos em condições de criar a fórmula definitiva que acabe com o vírus de uma vez por todas ou normalize a convivência com ele?
Os cientistas estão investigando essa possibilidade.
Confira abaixo dois avanços promissores, segundo a OMS e especialistas, nos laboratórios onde são preparadas as próximas vacinas contra a covid-19.
1. A via intranasal, barreira impenetrável para o vírus?
O objetivo mais ambicioso da comunidade científica é alcançar a imunidade esterilizante, ou seja, não apenas proteger as pessoas contra doenças graves ou morte, mas também impedir que sejam infectadas.
E uma das formas de conseguir isso pode ser administrar a vacina pelo nariz.
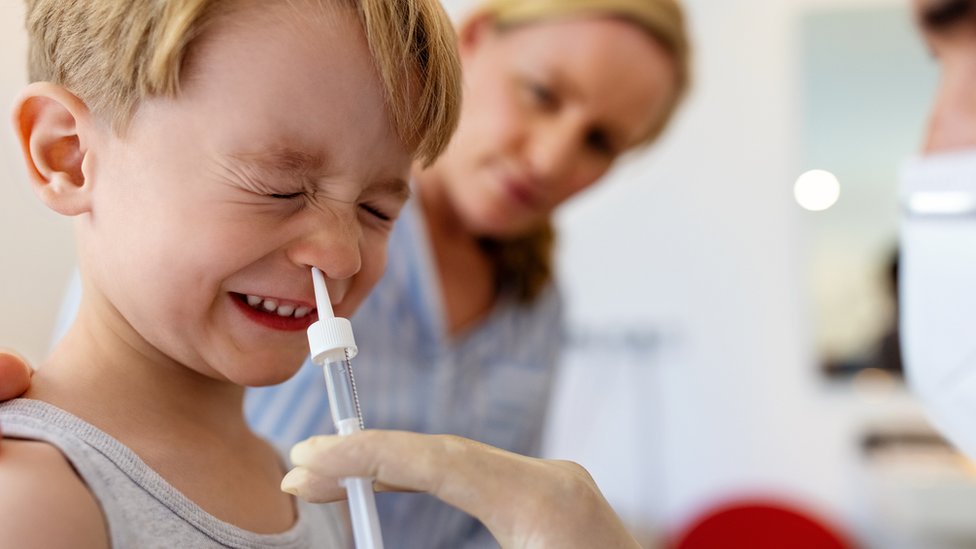
"Agora há muitos infectados, mas graças às vacinas, poucos acabam no hospital. O que falta então para impedir as infecções? Ter uma vacina que previna a infecção e que possa ser administrada via intranasal", diz Amílcar Pérez Riverol, pesquisador da Fundação de Amparo à Pesquisa do Estado de São Paulo (FAPESP), à BBC News Mundo, o serviço de notícias em espanhol da BBC.
Enquanto as vacinas intramusculares desencadeiam uma resposta generalizada do sistema imunológico, as vacinas intranasais atuam localmente no nariz, pulmões e estômago. Com isso, impõem ao vírus uma barreira difícil de ser superada.
O especialista indica que, quando inseridas nas narinas, induzem uma resposta protetora na via de entrada do vírus, ativando a secreção de anticorpos da imunoglobina A (IgA).
- Ômicron: como evitar o uso errado da máscara 'certa'
- Ômicron: dor de garganta se torna sintoma mais comum da nova variante da covid
Em um artigo publicado na revista científica Science em agosto passado, os pesquisadores Frances E. Lund e Troy D. Randall, da Universidade do Alabama (EUA) especificam que os imunizantes intranasais "fornecem duas camadas de proteção adicional: a IgA da vacina e as células B e T de memória que vivem na mucosa respiratória".
Essas células de memória permanecem no corpo por muito tempo após o desaparecimento da infecção, mas não esquecem os vírus ou bactérias que combateram e, caso se deparem com esses patógenos novamente, os reconhecem e os atacam.
Os pesquisadores explicam que, mesmo que uma variante do vírus supere a primeira barreira e uma infecção ocorra, as células B e T de memória respondem mais rapidamente à familiarização com o antígeno, o que "impede a replicação viral e reduz a propagação e transmissão".
Outra vantagem oferecida pelas vacinas nasais é o tempo, já que as intramusculares precisam de duas a três semanas para "atualizar" o sistema imunológico ao seu mais alto grau de proteção.

Atualmente, existem oito projetos de vacina intranasal covid-19 reconhecidos pela OMS.
A mais avançada nesse campo é a da multinacional indiana de biotecnologia Bharat Biotech, cujo imunizante já está na fase 2/3 de testes em humanos, ao contrário dos demais projetos, que estão em estágios iniciais.
Entre eles, destaca-se o liderado pelos cientistas Akiko Iwasaki e Benjamin Goldman-Israelow, da Universidade de Yale (EUA), que conseguiram imunizar camundongos com sucesso contra vírus respiratórios como o coronavírus.
"Os resultados em modelos pré-clínicos são promissores. Acreditamos que funcionará com as variantes que estão circulando atualmente, bem como com variantes futuras", diz Goldman-Israelow à BBC New Mundo.
Mas nem tudo são rosas.
Especialistas alertam que resultados favoráveis em camundongos não garantem a mesma resposta em humanos. Além disso, hoje apenas duas vacinas administradas pelo nariz são comercializadas globalmente, FluMist/Fluenz e Nasovac, ambas para gripe, comprovando a dificuldade de desenvolver esse tipo de medicamento.
Um desafio complicado que também é assumido pela equipe liderada pelo virologista Luis Enjuanes, do Centro Superior de Pesquisa Científica da Espanha (CSIC).
Enjuanes explica à BBC News Mundo que seu imunizante mostra uma importante vantagem qualitativa "em contraste com outras vacinas baseadas em mRNA, que não se multiplicam e se autoamplificam".
"Nosso RNA carrega a informação para se replicar, aumentando o número de moléculas que injetamos e multiplicando cada uma, amplificando-a mais de mil vezes, o que torna a resposta imune mais forte e duradoura", diz.
Laboratórios na Rússia (com uma variante do Sputnik V), Hong Kong, Reino Unido (AstraZeneca) ou Cuba também estão trabalhando em vacinas intranasais.
Não se sabe, por enquanto, quando a primeira delas começará a ser administrada à população. Os laboratórios evitam anunciar datas aproximadas.
"Não vejo nenhuma aprovação antes do segundo semestre de 2022", diz Pérez Riverol.
2. Uma 'supervacina' que ataca todos os coronavírus
A Pfizer iniciou estudos clínicos para uma nova vacina adaptada à ômicron.
Mas se aprendemos alguma coisa na pandemia, é que não importa a rapidez com que criamos e distribuímos uma vacina contra a covid-19: pode haver uma variante nova e mais rápida que nos pegue desprevenidos e limite os efeitos das injeções.
Além disso, o Sars-CoV-2 é o mais famoso, mas não o único coronavírus. Nas últimas décadas, outras variantes perigosas causaram surtos significativos, como as que causam Sars (Síndrome Respiratória Aguda Grave) e Mers (Síndrome Respiratória do Oriente Médio).
Isso poderia acabar com uma fórmula definitiva que ataca todas as variantes: a conhecida como vacina pan-coronavírus.
"Não vamos correr atrás da próxima variante." O principal conselheiro médico da Casa Branca, Anthony Fauci, posicionou-se assim no dia 12 de janeiro a favor de uma futura vacina que nos permita prevenir e combater não só o vírus da covid-19 mas também outros parecidos que possam surgir nos próximos anos.

"A importância de desenvolver uma vacina pan-coronavírus, ou seja, que seja eficaz contra todas as variantes do Sars-CoV-2 e, finalmente, contra todos os coronavírus, tornou-se ainda mais aparente", diz Fauci a um comitê do Senado dos EUA.
Fazer essas vacinas, explica Pérez-Riverol, é um processo muito complexo, e uma das formas que está sendo investigada consiste em anexar as proteínas S do vírus a nanopartículas.
As proteínas S são fundamentais para que o vírus se ligue à célula humana, por isso parte das vacinas atuais consiste em implantar modificações inofensivas nessas proteínas na superfície das células para induzir a resposta imune.
"Se você usar uma nanopartícula e combiná-la com proteínas S de diferentes variantes do Sars-Cov-2 com ampla diversidade antigênica, quem a receber será imunizado contra uma grande diversidade de variantes do coronavírus. Portanto, o sistema imunológico estará mais preparado para responder não só às variantes existentes, mas futuras", explica.
Nessa área, destaca-se o projeto do Instituto de Pesquisa do Exército Walter Reed (WRAIR, na sigla em inglês), nos EUA, que está trabalhando em uma vacina chamada SpFN à base de nanopartículas de ferritina, proteína que armazena e transporta ferro e que, aderida às células humanas, pode impedir a replicação do vírus.
Esse imunizante passou na fase 1 de testes em humanos em dezembro de 2021 com resultados positivos contra várias variantes, incluindo a ômicron, e sua eficácia e segurança serão testadas nas fases 2 e 3 nos próximos meses, anunciou Kayvon Modjarrad, diretor de doenças infecciosas da WRAIR.
O SpFN usa uma proteína em forma de bola de futebol de 24 lados, que permite aos cientistas ligar as espículas de várias cepas de coronavírus em diferentes faces da proteína, acrescentou Modjarrad em entrevista ao site de notícias especializado Defense One dos EUA.
A iniciativa Pan-Corona, fruto de uma colaboração entre China e Cuba, também se destaca nessa linha.
Com sede na cidade de Yongzhou (na província central chinesa de Hunan) e liderado por cientistas cubanos, o projeto busca criar uma vacina que induza a resposta de anticorpos no corpo humano a partir da combinação de fragmentos de vírus já conhecidos.
Cientistas que trabalham nesses projetos também não se atreveram a anunciar datas estimadas, por isso não se sabe quando as primeiras "supervacinas" que nos protegem contra variantes atuais e futuras poderão estar disponíveis.
A OMS, de qualquer forma, espera que os dois avanços mencionados sejam seguidos por novos e importantes progressos no campo das novas vacinas contra a covid.
"Só porque há mais vacinas no mercado não significa que devemos parar de progredir em pesquisa e desenvolvimento. Temos que continuar procurando por melhores opções", disse a cientista-chefe da OMS Soumya Swaminathan à Reuters em uma entrevista recente.
Já assistiu aos nossos novos vídeos no YouTube ? Inscreva-se no nosso canal!
